
Содержание
- этапы
- Часть 1 Сделайте первые проверки
- Часть 2 Оцените качество фильма
- Часть 3 Определите фильмы и выровняйте их
- Часть 4 Анализируйте изображение
Вы, наверное, видели рентген грудной клетки, или, может быть, вы только что сделали. Задумывались ли вы, как читать такой рентген? Когда вы смотрите на это, помните, что это двухмерное представление трехмерного объекта. Высота и ширина остаются неизменными, но глубина теряется. Левая сторона фильма представляет собой правую сторону личности и наоборот. Воздух выглядит черным, жир - серым, мягкие ткани и вода - более светлыми оттенками серого, а кости и металл - белым. Чем плотнее ткань, тем больше она выглядит белой на рентгеновском снимке. Самые плотные ткани выглядят рентгеноконтрастными и светящимися на пленке, в то время как менее плотные ткани выглядят рентгенопрозрачными и темными.
этапы
Часть 1 Сделайте первые проверки
-

Проверьте имя пациента. Прежде всего, вы должны убедиться, что вы изучаете правильный рентген. Это звучит очевидно, но когда вы находитесь в стрессе и под давлением, вы, вероятно, пропустите некоторые основы. Если вы посмотрите на неправильный рентген, вы потеряете время и не выиграете. -

Обратитесь к истории болезни пациента. Когда вы готовитесь читать рентген, вы должны быть уверены, что у вас есть вся необходимая информация о пациенте, включая его возраст, пол и историю болезни. Вы сможете сравнить старые рентгеновские снимки, если они есть. -

Прочитайте дату рентгеновского снимка. Если вы сравниваете с другими рентгеновскими снимками, обратите внимание на дату (всегда проверяйте, есть ли рентгеновские снимки). Дата, когда был сделан рентген, важна для установления конуса и интерпретации наблюдений.
Часть 2 Оцените качество фильма
-

Проверьте, был ли фильм снят во время полного вдохновения. Рентген грудной клетки обычно делается, когда пациент находится в фазе ингаляции. Это важно по сравнению с качеством рентгена. Когда рентгеновские лучи проходят через переднюю стенку грудной клетки, самые заметные ребра пленки (задние ребра) наиболее заметны. Вы должны увидеть задние ребра, если картина полностью вдохнула.- Если вы видите 6 предыдущих ребер, значит, фильм очень высокого качества.
-
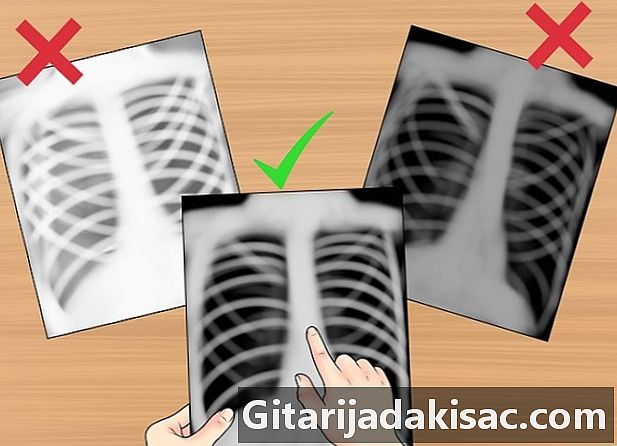
Проверьте экспозицию. Переэкспонированные фильмы кажутся темнее, чем обычно, и мелкие детали трудно увидеть. Недоэкспонированные пленки выглядят белее обычного и приводят к появлению непрозрачных участков. На правильном рентгеновском снимке вы должны увидеть межпозвонковые тела.- Недоиспользованная рентгенография не отличает тела позвонков от межпозвонковых пространств.
- Фильм недостаточно используется, если вы не можете различить грудные позвонки.
- Передержанный фильм очень ясно показывает межпозвоночные пространства.
-

Проверьте наличие вращения. Если пациент не был полностью плоским, на рентгеновском снимке можно увидеть некоторое вращение. Если это так, то средостение не было нормальным. Вы сможете проверить, было ли вращение, глядя на головки ключицы и тела грудного позвонка.- Убедитесь, что спинной столбик выровнен с центром грудины и серединой ключицы.
- Убедитесь, что ключицы выровнены.
Часть 3 Определите фильмы и выровняйте их
-

Ищите показатели. Следующее, что нужно сделать, это определить положение рентгеновских лучей и правильно выровнять фильмы. Проверьте различные показатели, напечатанные на рентгеновском снимке. для левого, R за право, Пенсильвания для передней постеро, AP для задней передней и т. д. Обратите внимание на положение больного: лежа на спине, прямое, боковое, пролежневое. Проверьте каждую сторону рентгеновского снимка. -

Положение переднего заднего и бокового рентгеновских лучей. Обычная рентгенограмма грудной клетки состоит из передних задних (PA) и боковых задних пленок, которые должны читаться вместе. Выровняйте их так, чтобы пациент смотрел на вас. Его правая сторона обращена к вашей левой стороне.- Если у вас есть старые рентгеновские снимки, разместите их рядом с ними.
- Термин «задний передний (PA)» представляет направление рентгеновских лучей, которые проходят через пациента сзади вперед.
- Термин переднезадний (AP) представляет направление рентгеновских лучей, которые проходят через пациента спереди назад.
- Боковой рентген грудной клетки берется, когда левая сторона пациента находится напротив рентгеновской трубки.
- Наклонный вид представляет собой наклонный вид между стандартным видом спереди и видом сбоку. Это полезно для выявления повреждений и устранения наложенных структур.
-
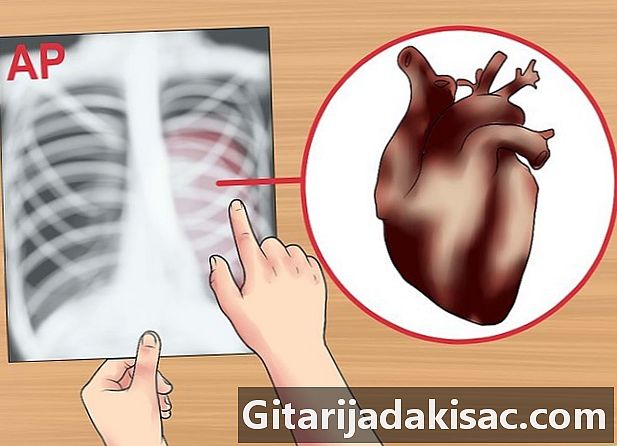
Знайте, узнайте переднезаднюю рентгенографию (AP). Рентгенография AP иногда делается, но только для пациентов, которые слишком больны, чтобы вставать и получать рентгенографию AP. Рентгенограммы АР снимаются на более коротком расстоянии, чем рентгенограммы ПА. Расстояние уменьшает эффект расхождения лучей и увеличивает структуры ближе к трубе, такие как сердце.- По мере приближения рентгеновских лучей AP они кажутся большими и менее отчетливыми, чем стандартные пленки PA.
- Фильм AP может показать увеличенное сердце и расширенное средостение.
-
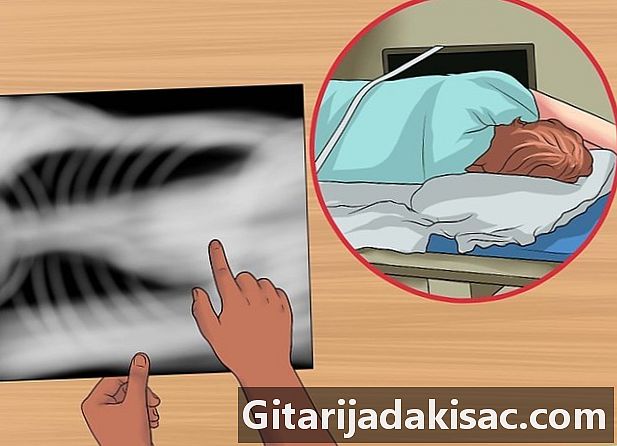
Определите, идет ли рентген из положения лежа на спине. Такой рентген делают, когда пациент лежит на боку. Это позволяет оценить наличие подозрительных жидкостей (плевральный выпот) и показать, является ли выпот локализованным или подвижным. Чтобы подтвердить пневмоторакс, вы можете осмотреть независимую геми грудную клетку.- Плотность зависимого легкого должна быть больше. Это связано с весом средостения, которое давит на него.
- Если это не так, это указывает на задержку воздуха.
-
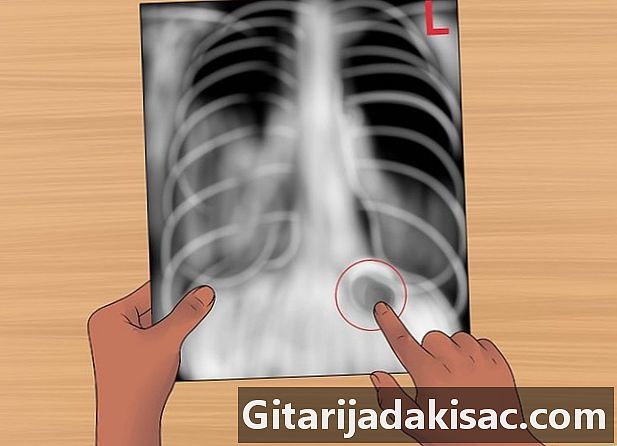
Совместите левый и правый. Вы должны быть уверены, что смотрите в правильном направлении. Вы можете проверить это быстро и легко, посмотрев на желудочный пузырь. Она должна быть слева.- Оцените количество газа и расположение желудочного пузыря.
- Нормальные пузырьки желудка также можно увидеть в печени или селезенке.
Часть 4 Анализируйте изображение
-
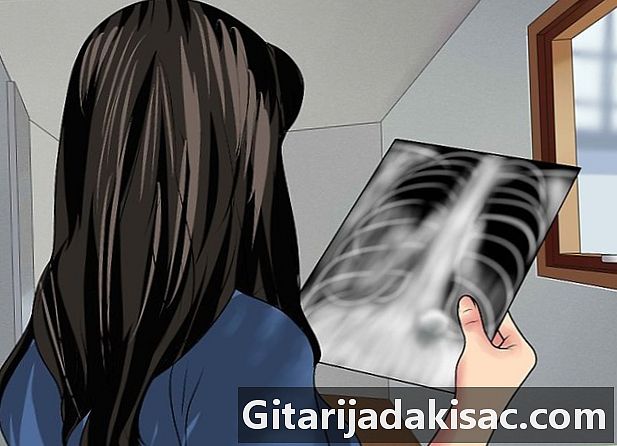
Начните с общего экзамена. Прежде чем сосредоточиться на конкретных деталях, желательно иметь общее представление. Большие вещи, на которые вы, возможно, пошли слишком быстро, могут изменить интерпретацию того, что вы используете в качестве ориентиров. Начиная с этого общего обзора, вы также сможете узнать, на какие конкретные моменты стоит обратить внимание. Технические специалисты часто используют метод ABCDE на английском языке: A для дыхательные пути (дыхательные пути), B для скелет (ос), С для силуэт сердечный (форма сердца), D для поля диафрагмы и легких и E для все остальное (все остальное) -

Проверьте наличие таких инструментов, как трубки, внутривенные трубки, отведения электрокардиограммы, кардиостимуляторы, хирургические щипцы или дренажи. -
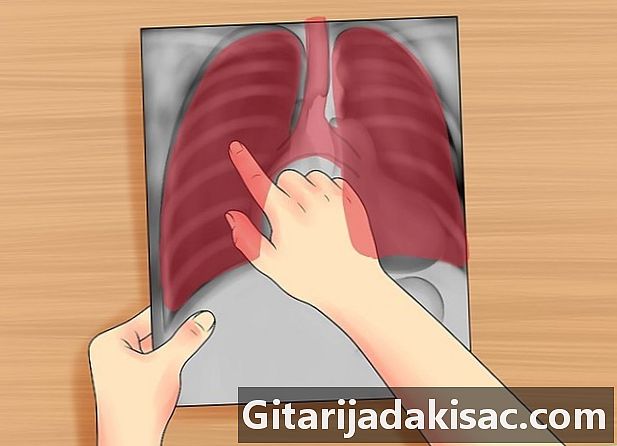
Проверьте дыхательные пути. Проверьте, являются ли дыхательные пути свободными и медиальными. Например, в случае пневмоторакса под давлением дыхательные пути отклоняются от пораженной стороны. Ищите «киля», то есть место, где трахея делится на две бронхи, правую и левую. -
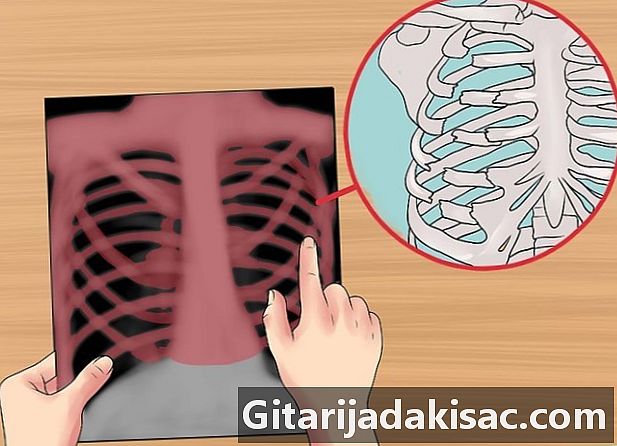
Проверьте кости. Ищите переломы, повреждения или аномалии. Обратите внимание на размер, форму и контур каждой кости, их плотность или минерализацию (остеопенические кости кажутся более тонкими и менее непрозрачными), толщину кортикального слоя по сравнению с медуллярной полостью, трабекулярную структуру, наличие разрывов, переломов, литические или бластные зоны. Ищите литические или склеротические поражения.- Литическое повреждение кости - это место потери, плотность которого уменьшается (кажется темнее). Эта область может выглядеть перфорированной по сравнению с окружающей областью.
- Склеротическое поражение кости - область потери в увеличении плотности (это кажется более белым).
- В суставах обратите внимание на сужение промежутков, расширение, кальцификацию в хряще или воздух в суставах и аномальные жировые прокладки.
-
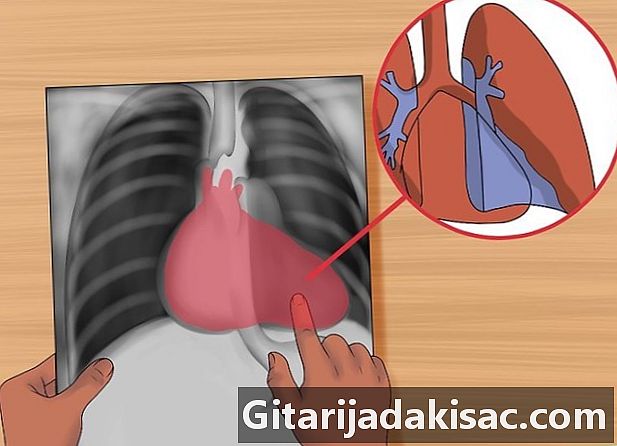
Ищите признаки сердечной фигуры. По сути, это удаление силуэта или потеря поверхности раздела между легкими и мягкими тканями, которая происходит после образования массы в легком. Посмотрите на размер сердечной фигуры (пробел представляет сердце между легкими). Нормальный силуэт сердца занимает менее половины толщины грудной клетки.- Посмотрите на наличие сердца в форме бутылки с водой на пленке ПА, что свидетельствует о перикардиальном выпоте. Сделайте УЗИ или компьютерную томографию для подтверждения.
-
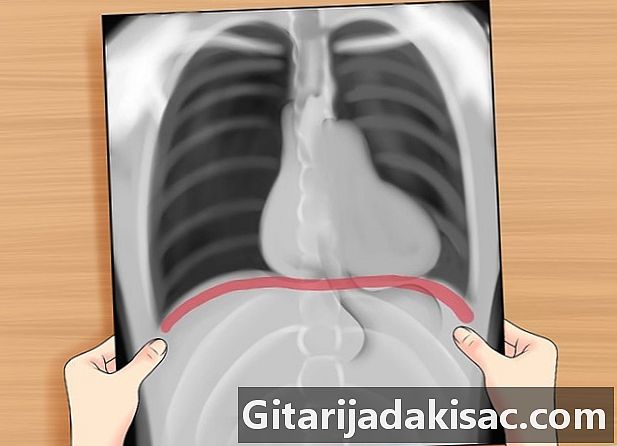
Проверьте диафрагму. Посмотрите, плоская или опухшая диафрагма. Плоская диафрагма может указывать на эмфизему. Раздутая диафрагма может указывать на область уплотнения дыхательных путей (как при пневмонии), что делает невозможным отличить нижнее легкое от живота с точки зрения плотности ткани.- Правая диафрагма обычно выше левой из-за наличия печени ниже правой диафрагмы.
- Посмотрите также на костофренический (который должен быть острым), чтобы увидеть, является ли он тупым, что может указывать на выпот (потому что жидкости снижаются).
-

Проверь сердце. Изучите края сердца: края рисунка должны быть острыми. Посмотрите, скрывает ли рентгеноконтрастность границы сердца, например, в правой средней доле и левой язычке. Посмотрите также, есть ли нарушения во внешних мягких тканях.- Сердце, диаметр которого больше половины грудного диаметра, увеличено.
- Обратите внимание на лимфатические узлы, подкожную эмфизему (плотность воздуха под кожей) и другие поражения.
-
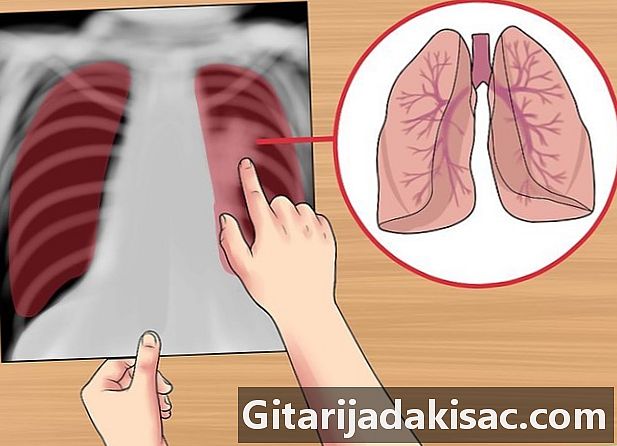
Проверьте легкие. Начните с рассмотрения симметрии и возможных больших областей прозрачности или аномальной плотности. Старайтесь тренировать глаза, чтобы распознать сердце, верхнюю часть лабдомена и заднее легкое. Вам также следует изучить васкулярность и наличие масс или узелков.- Осмотрите легкие на наличие дыхательных путей или бронхограмм жидкости.
- Если жидкость, кровь, слизь или опухоль заполняют воздушные мешки, легкие кажутся излученными (яркими) с менее видимыми интерстициальными пространствами.
-
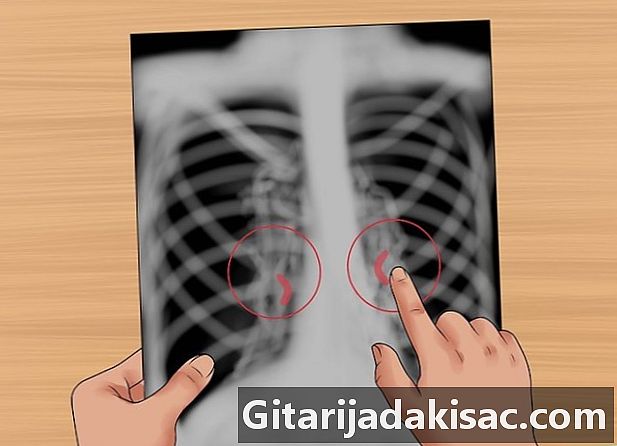
Соблюдайте желчь. Ищите узелки и массы в воротах обоих легких. На виде спереди большинство теней в области ворот представляют левую и правую легочные артерии. Левая легочная артерия всегда выше правой, поэтому левая полость выше.- Ищите кальцифицированные лимфатические узлы в воротах, которые могут быть вызваны старым туберкулезом.